La escena se repite en consultorios, hospitales y conversaciones cotidianas: cada vez más personas sienten la necesidad de iniciar o sostener un tratamiento psicológico, pero al mismo tiempo crecen las dificultades para acceder. La pregunta —si la gente va o dejó de ir al psicólogo— no tiene una única respuesta, aunque sí un patrón claro: la demanda aumenta, pero el acceso a la salud mental se vuelve más restrictivo.
Más consultas y menos acceso: la salud mental enfrenta un escenario cada vez más crítico
La crisis económica impacta de lleno en la salud mental. Cada vez más personas buscan ayuda, pero muchas abandonan o ni siquiera logran iniciar un tratamiento.
El fenómeno no es aislado. Según el Informe sobre crisis de la salud mental en la Argentina 2019-2025, los padecimientos mentales muestran un crecimiento sostenido, impulsado por la crisis socioeconómica y la pérdida de cobertura de salud. En paralelo, la capacidad de pago de la población cae, lo que impacta directamente en la continuidad de los tratamientos.
En la práctica cotidiana, profesionales del sistema público advierten que cada vez más personas buscan atención, pero no logran sostenerla en el tiempo. El motivo principal no es la falta de interés, sino las limitaciones económicas. Una consulta particular ronda hoy los 30 mil pesos, un valor difícil de afrontar de manera sostenida para amplios sectores.
La situación con la salud mental en la región
Los testimonios recogidos en la región refuerzan esa tendencia. Pacientes que interrumpen sus tratamientos por el costo, demoras prolongadas para conseguir turnos por obra social y, en muchos casos, la imposibilidad de iniciar terapia.
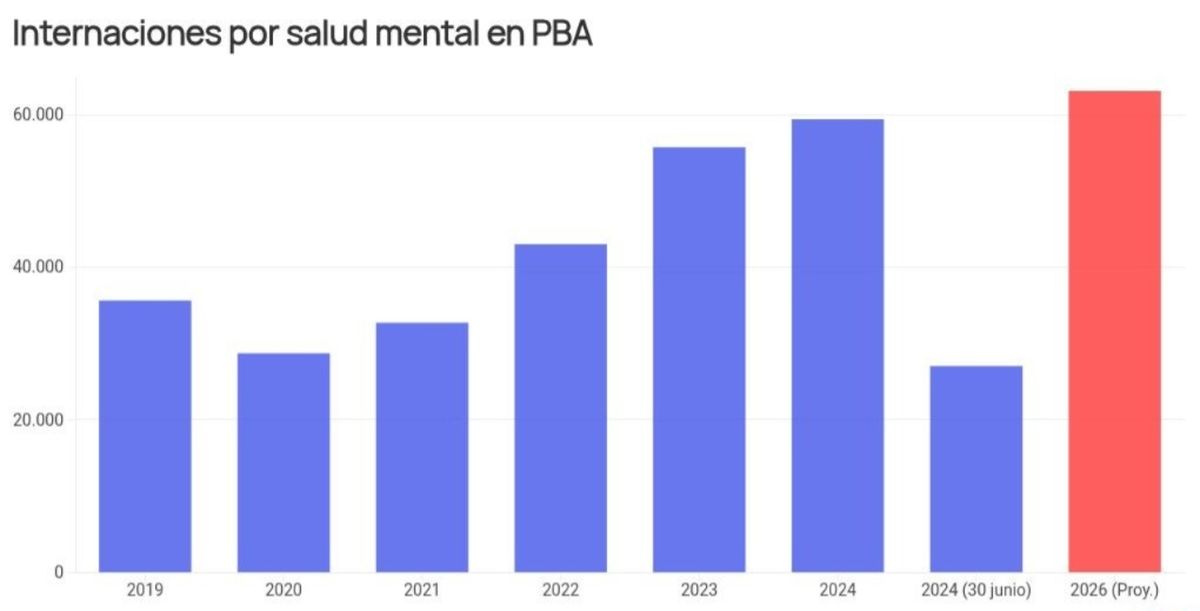
El crecimiento de la demanda también se refleja en los datos: las prácticas ambulatorias en salud mental aumentaron más de un 100% entre 2019 y 2024, mientras que las internaciones crecieron un 77%. En la provincia de Buenos Aires, el incremento de internaciones alcanzó el 60,9%.
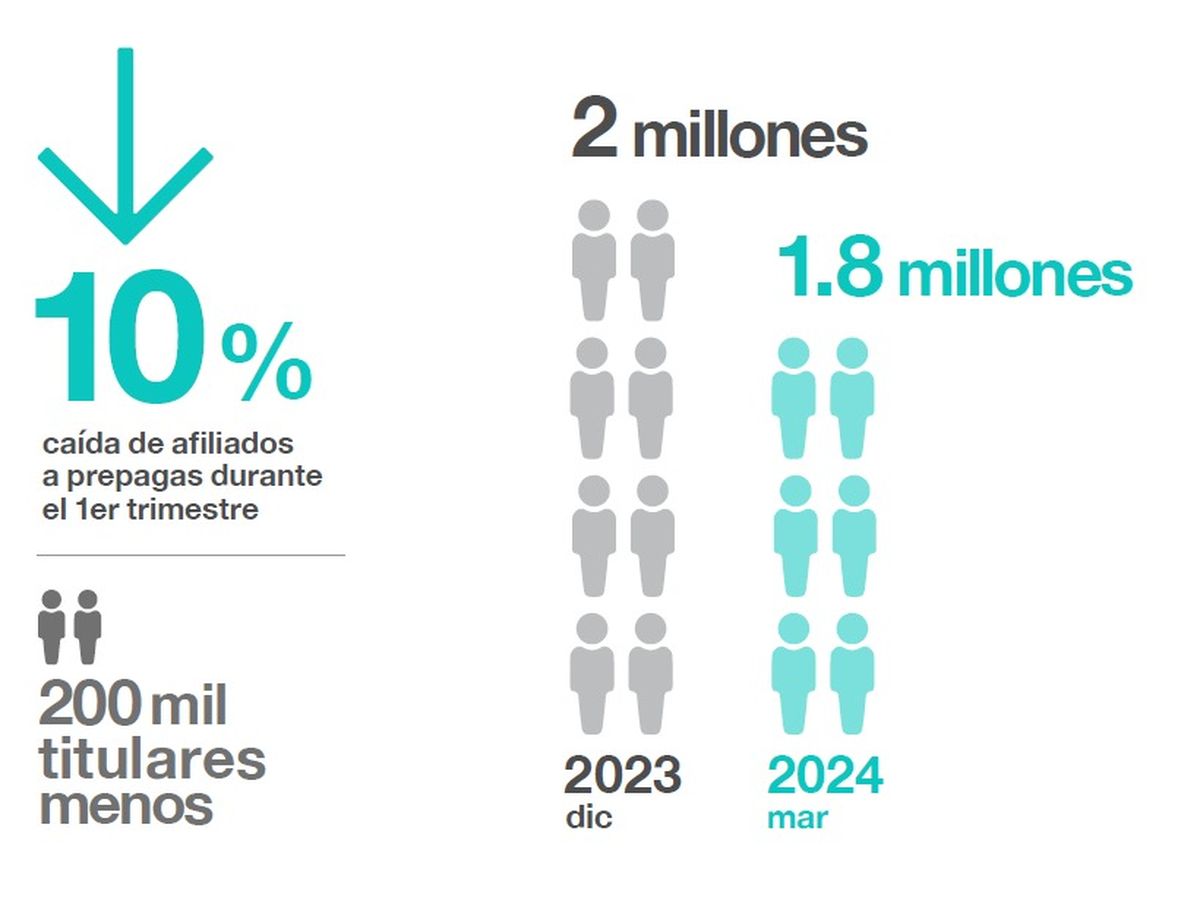
El impacto es especialmente visible en niños, niñas y adolescentes, donde se registran más consultas vinculadas a crisis, autolesiones e intentos de suicidio. Este aumento se da en un contexto donde el sistema público absorbe cada vez más pacientes, impulsado por la pérdida de empleo y la salida de miles de personas de la medicina prepaga.
En 2024, cerca de 200 mil usuarios dejaron ese tipo de cobertura tras los aumentos, lo que derivó en una mayor presión sobre hospitales y centros de salud.
En ese escenario, el sistema público se consolida como el principal sostén, pero también como el más exigido. Profesionales señalan una sobredemanda creciente, incluso de personas que cuentan con obra social pero no logran acceder a turnos o tratamientos adecuados en el ámbito privado.
Las dificultades son múltiples: demoras en la asignación de turnos, tratamientos limitados a pocos meses, interrupciones por cuestiones administrativas y bajos honorarios que desincentivan a los profesionales a trabajar con obras sociales.
Como consecuencia, las listas de espera en hospitales pueden extenderse hasta cuatro meses. En algunos casos, hay decenas de personas aguardando atención, y la prioridad se establece según la gravedad del cuadro. Esto implica que problemáticas como la ansiedad queden relegadas frente a situaciones más urgentes.
A esa tensión estructural se suma la discontinuidad de los tratamientos. Muchos pacientes reciben autorizaciones por períodos breves —por ejemplo, tres meses— y luego deben gestionar renovaciones que no siempre son automáticas. Esta fragmentación impacta en la efectividad de las terapias.
En este contexto, la decisión de abandonar un tratamiento rara vez responde a una elección personal. “No es que la gente no quiera ir, es que no puede”, sintetiza Veronica Belziti, psicóloga del sistema público. La necesidad está presente, pero la posibilidad económica no alcanza.
Frente a estas limitaciones, aparecen estrategias alternativas. Algunas personas recurren al arte, la música o la escritura como formas de canalizar emociones. Otras encuentran contención en vínculos cercanos, como amigos o familiares. También crece el uso de herramientas digitales e inteligencia artificial como espacios de descarga.
Sin embargo, estas opciones no reemplazan un tratamiento profesional en casos complejos, sino que funcionan como paliativos ante la falta de acceso.
El impacto de la crisis también varía según la edad. Según la experiencia de Belziti, en los jóvenes, muchas consultas surgen por derivación más que por iniciativa propia, y requieren abordajes específicos que incluyan herramientas expresivas. En adultos, en cambio, el desempleo aparece como un factor determinante, especialmente en quienes son sostén económico del hogar.
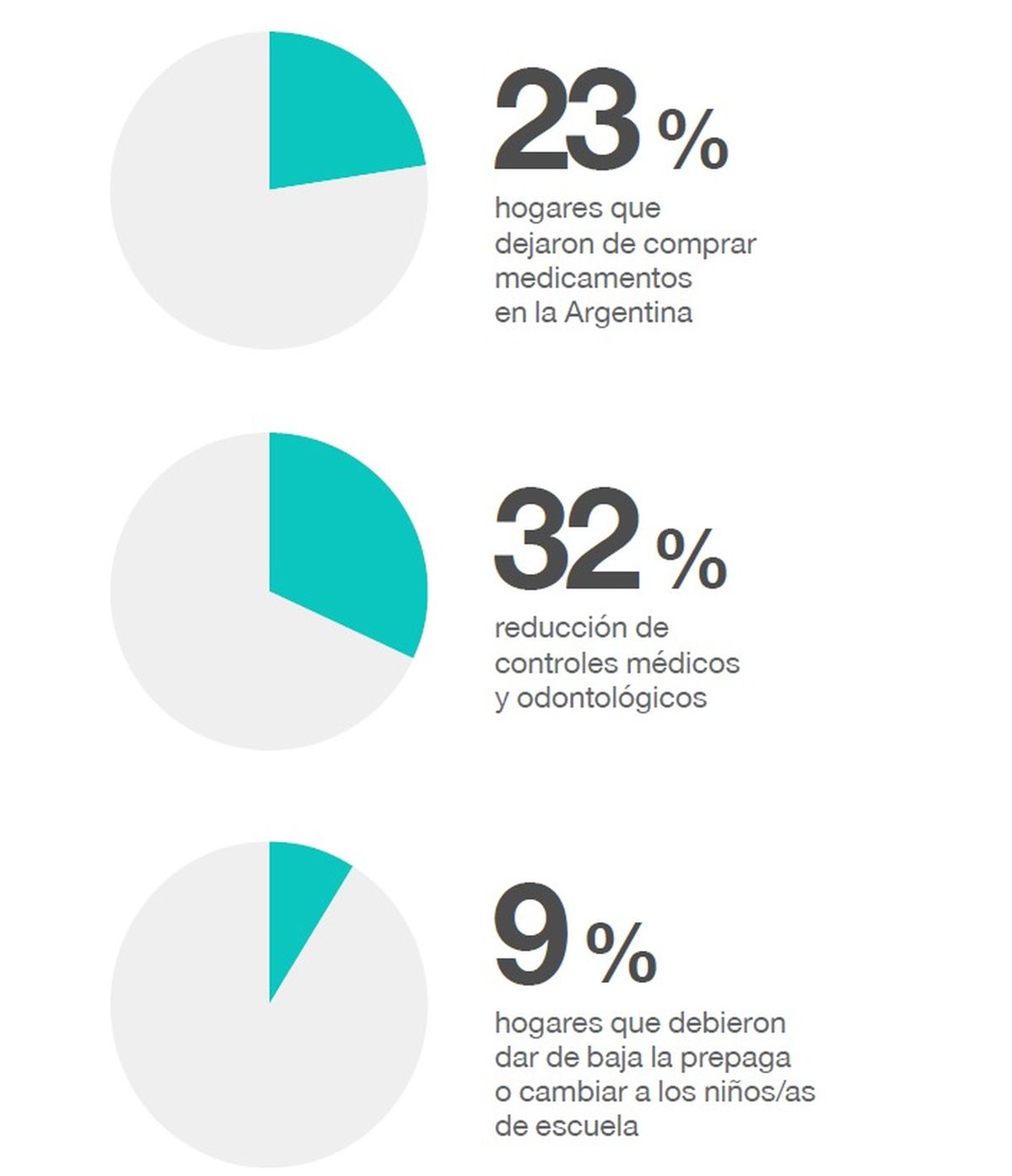
A esto se suman situaciones de vulnerabilidad social más amplias, donde la falta de recursos afecta incluso la posibilidad de trasladarse a una consulta o sostener tratamientos médicos complementarios.
Belziti compara el escenario actual con la crisis de 2001. En aquel entonces, la demanda también creció en un contexto de deterioro económico, y muchos tratamientos se sostenían de manera informal. Hoy, aunque el sistema es distinto, se repiten algunas lógicas: más necesidad, menos capacidad de pago y mayores dificultades para acceder.
El sistema público, al límite de su capacidad
El crecimiento de la demanda en salud mental tiene un correlato directo en el funcionamiento del sistema público, que hoy opera bajo una presión constante. Hospitales y centros de salud se convirtieron en el principal punto de acceso para miles de personas que ya no pueden sostener tratamientos privados o que encuentran barreras en sus obras sociales.
Las listas de espera son uno de los indicadores más claros de esta situación. En algunos establecimientos, los turnos pueden demorar hasta cuatro meses y hay decenas de personas en espera. La atención se organiza según criterios de urgencia, lo que implica que los cuadros más graves tienen prioridad, mientras que otros quedan postergados.
Además, el sistema enfrenta limitaciones estructurales: falta de profesionales, recursos insuficientes y una demanda que crece más rápido que la capacidad de respuesta. En ese contexto, se implementan estrategias como la atención grupal o intervenciones breves, que buscan ampliar la cobertura pero no siempre se ajustan a las necesidades individuales.
La saturación también se ve reflejada en la complejidad de los casos. Los equipos reciben con frecuencia situaciones críticas vinculadas a violencia, abuso, intentos de suicidio o crisis socioeconómicas profundas, lo que tensiona aún más el sistema.
Hablar con una máquina: la inteligencia artificial como desahogo emocional
Ante las dificultades para acceder a un tratamiento psicológico, algunas personas comienzan a incorporar nuevas herramientas para canalizar lo que les pasa. Entre ellas, aparece con fuerza el uso de inteligencia artificial como una forma de “hablar”, desahogarse o poner en palabras emociones que no encuentran otro espacio.
Estas prácticas no responden necesariamente a una elección tecnológica, sino a una falta de alternativas accesibles. Frente a la imposibilidad de pagar una consulta o conseguir un turno, la IA surge como un recurso inmediato, disponible en cualquier momento y sin costo.
Quienes recurren a estas herramientas las utilizan como un canal de descarga, similar a escribir en un diario íntimo o hablar con alguien de confianza. Permiten ordenar pensamientos, expresar angustias o ensayar respuestas frente a situaciones personales.
Sin embargo, especialistas advierten que estas opciones no reemplazan un tratamiento profesional, especialmente en casos de mayor complejidad. La ausencia de un vínculo terapéutico, de seguimiento clínico y de intervención especializada limita su alcance.
En ese sentido, la inteligencia artificial aparece más como un síntoma del contexto que como una solución: una respuesta posible en un escenario donde la necesidad de hablar y ser escuchado crece, pero los espacios tradicionales de atención resultan cada vez más difíciles de sostener.
Cuando el costo interrumpe los tratamientos
Uno de los principales obstáculos para acceder a la salud mental es el costo de la atención privada. Con consultas que rondan los 30 mil pesos, sostener un tratamiento semanal se vuelve inviable para amplios sectores de la población.
A esto se suma el funcionamiento de las obras sociales, que en muchos casos no logran garantizar una atención continua. Los bajos honorarios y los retrasos en los pagos llevan a que muchos profesionales dejen de trabajar con estas coberturas, reduciendo la oferta disponible.
Los pacientes, por su parte, enfrentan autorizaciones limitadas en el tiempo, que obligan a interrumpir o revalidar tratamientos cada pocos meses. Esta discontinuidad afecta directamente los procesos terapéuticos y genera frustración en quienes intentan sostenerlos.
Como resultado, muchas personas optan por abandonar la terapia, espaciar las sesiones o buscar alternativas informales. En otros casos, directamente no inician el tratamiento, aun reconociendo la necesidad.
Leé también: Rescataron de un campo de Cañuelas a un menor y otro joven: explotación laboral